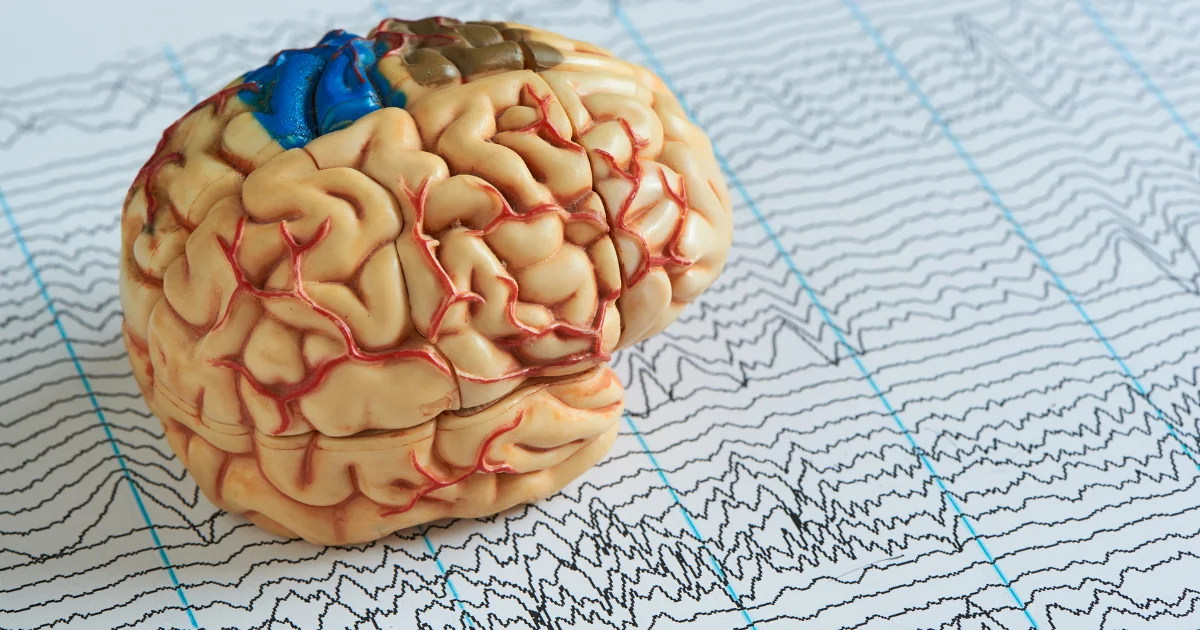
Comment accompagner l’épilepsie ? Le rôle clé de la psychomotricité
Au-delà des crises, l’épilepsie transforme le rapport au corps, au mouvement et aux émotions. Une approche centrée sur le vécu corporel, comme la psychomotricité, ouvre de nouvelles perspectives d’accompagnement.
L’épilepsie est l’une des affections neurologiques les plus anciennes connues de l’humanité, mais paradoxalement elle demeure, encore aujourd’hui, l’une des plus mal comprises par le grand public. Cette méconnaissance tient en partie à la diversité de ses manifestations : l’épilepsie ne se résume pas aux crises convulsives spectaculaires souvent véhiculées par l’imaginaire collectif. Elle recouvre en réalité un ensemble hétérogène de syndromes neurologiques dont les expressions peuvent être discrètes, parfois invisibles, mais profondément impactantes sur la vie quotidienne.
Cependant, qualifier l’épilepsie de « trouble neurologique » ne suffit pas à en saisir toute la complexité. Si les crises résultent d’une activité électrique anormale du cerveau, leurs répercussions dépassent largement la seule sphère neurobiologique. Elles influencent notamment le mouvement, la perception du corps, l’attention et la régulation émotionnelle, inscrivant l’épilepsie dans une dynamique globale où s’entremêlent dimensions cérébrales, psychiques et relationnelles. Dans ce contexte, il devient nécessaire d’adopter une approche intégrative, capable de relier ces différents niveaux de compréhension. C’est dans cette perspective que la psychomotricité trouve toute sa pertinence, en proposant une lecture centrée sur le corps vécu et l’expérience de la personne.
Cet article propose ainsi d’explorer l’épilepsie à travers une approche globale, en mettant en lumière ses multiples dimensions et l’intérêt d’une prise en charge pluridisciplinaire centrée sur la qualité du vécu corporel et psychique.
Une maladie ancienne, repères historiques
Les L’épilepsie accompagne l’histoire de l’humanité depuis ses premières traces écrites. Les tablettes médicales mésopotamiennes datant d’environ 2000 ans avant notre ère décrivent déjà des épisodes évoquant clairement des crises épileptiques : chutes soudaines, convulsions, altérations de la conscience. Dans ces sociétés anciennes, où la compréhension du corps reposait largement sur des systèmes symboliques et religieux, ces manifestations spectaculaires étaient souvent interprétées comme des interventions de forces invisibles. Les crises étaient associées à la possession par des esprits ou à la colère divine, et les traitements relevaient autant du rituel religieux que des pratiques médicinales. Dans l’Égypte antique, certains papyrus médicaux témoignent d’observations cliniques fines, mêlant descriptions empiriques et explications magico-religieuses. Cette coexistence entre observation rationnelle et interprétation surnaturelle illustre une étape importante : même si les causes restaient attribuées au sacré, les praticiens tentaient déjà de décrire systématiquement les symptômes.
Un changement décisif s’opère dans la Grèce antique avec Hippocrate. Dans son traité Sur la maladie sacrée, il rompt avec les conceptions mystiques dominantes en affirmant que l’épilepsie est une affection naturelle du cerveau. Il soutient que cette maladie obéit à des causes physiques et peut être étudiée par l’observation clinique. Cette position est révolutionnaire pour son époque : elle pose les fondements d’une médecine rationnelle et inaugure une tradition d’investigation scientifique qui influencera durablement la pensée médicale occidentale.
Malgré cette avancée conceptuelle, les interprétations surnaturelles persistent pendant de nombreux siècles, notamment au Moyen Âge, où l’épilepsie reste fréquemment associée à des croyances religieuses. Les personnes atteintes peuvent être marginalisées, parfois craintes ou exclues. La Renaissance amorce un lent retour à une approche plus anatomique et physiologique du corps humain, favorisée par le développement des dissections et de l’étude systématique du système nerveux.
C’est véritablement au XIXe siècle, avec la naissance de la neurologie moderne, que la compréhension de l’épilepsie progresse de manière décisive. Les cliniciens européens entreprennent de décrire avec précision les différentes formes de crises et d’en rechercher les corrélats cérébraux. Les travaux de John Hughlings Jackson jouent un rôle majeur : il propose une conception dynamique des crises comme résultant de décharges électriques anormales dans le cortex cérébral et établit un lien entre la localisation des lésions et la symptomatologie clinique. Ses observations contribuent à fonder la neurologie moderne et à introduire l’idée que le cerveau fonctionne selon une organisation hiérarchique complexe.
Le XXe siècle marque une étape technologique déterminante avec l’invention de l’électroencéphalographie. En 1924, Hans Berger enregistre pour la première fois l’activité électrique du cerveau humain. L’électroencéphalogramme (EEG) devient rapidement un outil central pour le diagnostic de l’épilepsie : il permet de visualiser les anomalies électriques associées aux crises et d’affiner leur classification. Cette avancée transforme la pratique clinique en offrant un accès direct et non invasif au fonctionnement cérébral.
Au fil du XXe et du XXIe siècles, la recherche en neurosciences, en imagerie cérébrale et en pharmacologie enrichit considérablement la compréhension des mécanismes de l’épilepsie. Les progrès de l’IRM, de la neurochirurgie fonctionnelle et des traitements antiépileptiques ouvrent de nouvelles perspectives thérapeutiques. Parallèlement, la reconnaissance de l’épilepsie comme enjeu majeur de santé publique s’affirme sur la scène internationale. Des organisations comme l’OMS et l’International League Against Epilepsy jouent un rôle essentiel dans l’élaboration de classifications diagnostiques, la coordination de la recherche et la lutte contre la stigmatisation.
Cette évolution historique ne se limite pas à une accumulation de connaissances scientifiques. Elle témoigne d’un changement profond dans la manière de considérer les personnes vivant avec l’épilepsie. Le passage progressif d’une vision mystique à une approche scientifique intégrative a permis de déplacer le regard : de la peur et de l’exclusion vers la compréhension, le soin et l’accompagnement. Aujourd’hui, cette perspective ouvre la voie à des prises en charge pluridisciplinaires associant neurologie, neuropsychologie, psychiatrie et psychomotricité.
Dans ce contexte, la psychomotricité s’inscrit comme l’héritière d’une histoire où le corps n’est plus seulement un objet d’étude biologique, mais un lieu d’expérience vécue. Elle prolonge cette évolution en proposant une approche qui articule les avancées neuroscientifiques avec une attention portée à la subjectivité, à la relation et au vécu corporel. L’histoire de l’épilepsie apparaît ainsi comme le récit d’une humanisation progressive du regard médical, condition essentielle pour penser des accompagnements thérapeutiques globaux et respectueux de la personne.
🔗À lire aussi : Psychomotricité : L’histoire d’un corps en quête de sens
Les mécanismes cérébraux de l’épilepsie
Sur le plan neurologique, l’épilepsie se définit comme une prédisposition durable du cerveau à générer des crises épileptiques spontanées, conséquence d’une activité électrique excessive, anormalement synchronisée et transitoire de réseaux neuronaux. Pour comprendre ce phénomène, il est utile de rappeler que le cerveau fonctionne grâce à un équilibre extrêmement fin entre excitation et inhibition neuronales. Les neurones communiquent par des signaux électrochimiques régulés par des neurotransmetteurs excitateurs (comme le glutamate) et inhibiteurs (comme le GABA). Dans l’épilepsie, cet équilibre est momentanément rompu : des groupes de neurones entrent dans un état d’hyperexcitabilité et déchargent de façon synchronisée, créant une perturbation qui se propage dans les circuits cérébraux.
Cette décharge n’est pas un événement isolé, mais l’expression d’une organisation en réseau. Les recherches contemporaines montrent que les crises épileptiques impliquent des circuits neuronaux distribués plutôt que des foyers strictement localisés. L’épilepsie peut ainsi être comprise comme un trouble de la dynamique des réseaux cérébraux, affectant la connectivité fonctionnelle entre différentes régions.
Les crises sont classiquement distinguées en crises focales et crises généralisées. Les crises focales prennent naissance dans une région cérébrale circonscrite et leurs manifestations reflètent la fonction de cette zone. Une crise impliquant le cortex moteur peut provoquer des secousses localisées ; une atteinte des régions temporales peut s’accompagner de phénomènes mnésiques ou émotionnels intenses ; une implication des aires pariétales peut générer des sensations corporelles inhabituelles. Les crises généralisées, quant à elles, mobilisent d’emblée des réseaux bilatéraux et s’accompagnent souvent d’une altération de la conscience et de manifestations motrices diffuses.
La classification contemporaine des épilepsies, élaborée par l’International League Against Epilepsy, souligne la diversité des syndromes épileptiques et l’importance de prendre en compte l’étiologie — génétique, structurelle, métabolique, immunitaire ou inconnue. Cette diversité explique la grande variabilité des trajectoires développementales et fonctionnelles observées chez les personnes concernées.
Au-delà de l’événement paroxystique que constitue la crise, l’épilepsie s’inscrit dans une temporalité plus large. Des modifications neurodéveloppementales peuvent apparaître lorsque les crises surviennent précocement dans la vie, période où le cerveau est en pleine maturation. Les processus de plasticité cérébrale, habituellement adaptatifs, peuvent être perturbés par la répétition des décharges épileptiques. Cela peut influencer la structuration des circuits impliqués dans la motricité, la perception et la cognition. Sur le plan neurofonctionnel, plusieurs dimensions motrices peuvent être affectées. Des altérations du tonus musculaire peuvent se manifester par des variations de la régulation tonique, une instabilité posturale ou une fatigabilité accrue. La coordination motrice peut être perturbée par des difficultés d’intégration sensorimotrice et de synchronisation des mouvements. La planification motrice, c’est-à-dire la capacité à organiser et anticiper l’action, peut également être impactée, notamment lorsque les réseaux fronto-pariétaux sont impliqués.
Les traitements antiépileptiques, bien que essentiels au contrôle des crises, peuvent eux aussi influencer le fonctionnement neurologique. Certains médicaments ont des effets sur la vigilance, la vitesse de traitement ou la coordination motrice. Cette dimension pharmacologique doit être prise en compte dans l’évaluation globale du fonctionnement de la personne.
Les avancées en neuroimagerie et en électrophysiologie ont profondément renouvelé la compréhension de l’épilepsie. L’IRM structurelle permet d’identifier des anomalies cérébrales parfois subtiles, tandis que l’IRM fonctionnelle et la magnétoencéphalographie éclairent la dynamique des réseaux neuronaux. L’électroencéphalographie (EEG), héritière des travaux de Hans Berger, demeure un outil central pour analyser l’activité électrique cérébrale et comprendre la temporalité des crises.
Dans cette perspective neurologique élargie, l’épilepsie apparaît comme un trouble qui engage à la fois la structure et la dynamique du cerveau. Ses répercussions sur le tonus, la coordination, la posture et la planification motrice constituent un champ d’intervention privilégié pour la psychomotricité. L’approche psychomotrice s’inscrit en complémentarité avec la neurologie, elle traduit les données neurobiologiques en objectifs thérapeutiques concrets, visant à soutenir l’organisation motrice, la régulation tonico-émotionnelle et l’adaptation fonctionnelle.
En travaillant sur la qualité du mouvement, la perception corporelle et l’intégration sensorimotrice, la psychomotricité participe indirectement aux processus de plasticité cérébrale. Les expériences motrices répétées et signifiantes favorisent la réorganisation des réseaux neuronaux et renforcent les capacités adaptatives. Ainsi, le regard neurologique ne se limite pas à décrire une pathologie : il éclaire aussi les leviers par lesquels l’intervention psychomotrice peut accompagner le cerveau dans sa capacité de transformation.
🔗Découvrez également : Le rôle oublié du corps dans Alzheimer
Impacts cognitifs, émotionnels et psychiques
Au-delà de l’aspect strictement neurologique, l’épilepsie engage profondément les fonctions cognitives et psychiques, ce qui justifie une analyse intégrative au croisement de la neuropsychologie et de la neuropsychiatrie. Les crises épileptiques, qu’elles soient focales ou généralisées, ne constituent pas de simples événements isolés : elles s’inscrivent dans un fonctionnement cérébral global et influencent le traitement de l’information, la mémoire ainsi que l’organisation de l’action.
Sur le plan cognitif, de nombreuses études montrent que les personnes épileptiques peuvent présenter des altérations variables selon l’âge, le type de crise, la localisation des foyers épileptiques et la durée de la maladie. L’attention et la concentration peuvent être fluctuantes, avec des épisodes de distractibilité accrue, notamment chez les enfants et les adolescents, impactant les apprentissages scolaires ou la réalisation de tâches complexes. La mémoire, en particulier la mémoire épisodique, peut également être affectée, surtout lorsque les structures temporales sont impliquées, entraînant des դժվարés à retenir des informations nouvelles ou à récupérer des souvenirs récents. Les fonctions exécutives, telles que la planification, l’organisation, l’anticipation et la flexibilité cognitive, peuvent être altérées, rendant plus difficile la gestion de situations complexes ou multitâches. Enfin, un ralentissement de la vitesse de traitement est fréquemment observé, s’accompagnant d’une fatigabilité cognitive accrue.
Ces altérations ne sont pas systématiques et leur intensité varie selon les profils cliniques et les traitements. Les médicaments antiépileptiques, bien qu’indispensables au contrôle des crises, peuvent eux-mêmes entraîner des effets secondaires cognitifs, tels qu’une somnolence, un ralentissement psychomoteur ou des difficultés attentionnelles.
Sur le plan neuropsychiatrique, l’épilepsie est associée à une fréquence plus élevée de troubles émotionnels et comportementaux. Les troubles anxieux sont particulièrement fréquents, souvent liés à la peur de la survenue d’une crise, pouvant être anticipée par des auras, ce qui génère une hypervigilance et des conduites d’évitement. Les troubles de l’humeur, notamment la dépression, sont également courants, en particulier dans les formes chroniques. À cela s’ajoutent des դժվարés psychosociales liées à l’imprévisibilité des crises et à la stigmatisation, pouvant altérer les interactions sociales, l’image de soi et la participation à la vie quotidienne, tant chez l’enfant que chez l’adulte.
Ces dimensions cognitives, émotionnelles et sociales sont étroitement imbriquées avec les aspects neurologiques et moteurs, formant un système complexe où les difficultés s’influencent mutuellement. Cette intrication souligne la nécessité d’une approche globale et coordonnée.
Dans ce cadre, la psychomotricité occupe une place singulière. En intervenant à l’interface du corps et du psychisme, elle offre un espace thérapeutique où les dimensions émotionnelles, cognitives et relationnelles peuvent être mobilisées conjointement. À travers des médiations corporelles adaptées, elle favorise la régulation émotionnelle en permettant au patient d’exprimer et de structurer ses ressentis. Elle contribue également à renforcer l’image corporelle et le sentiment de sécurité interne, souvent fragilisés par l’imprévisibilité des crises.
Comment l’épilepsie affecte les perceptions et le corps
L’épilepsie ne se limite pas à une altération de l’activité électrique cérébrale : elle influence profondément la manière dont le corps perçoit et traite les informations sensorielles. Chez certaines personnes, des particularités du traitement sensoriel sont fréquemment observées, traduisant des difficultés à filtrer, organiser et moduler les stimuli issus de l’environnement.
Ces particularités peuvent se manifester par des hypersensibilités sensorielles, où certaines stimulations visuelles, auditives ou tactiles deviennent sources d’inconfort ou de surcharge. Elles peuvent également prendre la forme de difficultés d’intégration multisensorielle, rendant plus complexe la coordination entre perception et action, et se traduisant par des gestes maladroits ou une synchronisation altérée des mouvements. Par ailleurs, certaines personnes présentent des troubles de la modulation sensorielle, avec des réactions excessives ou insuffisantes face aux stimulations, pouvant entraîner fatigue, anxiété ou comportements d’évitement.
À ces perturbations s’ajoutent les auras, phénomènes sensoriels précurseurs de certaines crises, qui illustrent la richesse et la complexité de l’expérience perceptive dans l’épilepsie. Elles peuvent se manifester sous forme de sensations visuelles, auditives, vestibulaires ou proprioceptives, et s’accompagnent souvent d’un vécu corporel intense. Ces expériences, parfois brèves, influencent la régulation émotionnelle et motrice, et participent à l’instabilité du rapport au corps.
Dans ce contexte, le rôle du psychomotricien est d’accompagner ces expériences en utilisant le corps comme médiateur thérapeutique. L’objectif est de favoriser l’intégration sensorielle, de stabiliser les réponses motrices et de soutenir la régulation émotionnelle. Les interventions reposent sur des médiations variées, adaptées aux besoins et aux sensibilités de chaque personne.
Les médiations tactiles, à travers les massages ou la manipulation d’objets de textures différentes, permettent d’améliorer la conscience corporelle et la discrimination sensorielle. Les médiations vestibulaires, impliquant des mouvements de balancement, de rotation ou d’équilibre, contribuent à stabiliser la posture et à affiner la perception de l’espace. Les médiations proprioceptives, telles que les exercices sollicitant la force musculaire ou les transferts de poids, renforcent la conscience des segments corporels et la régulation tonique. Enfin, les approches multisensorielles, combinant plusieurs modalités perceptives, favorisent une meilleure coordination entre sensation et action.
L’objectif global de ces interventions est de réduire l’hypervigilance et l’anxiété liées aux stimulations imprévues, tout en renforçant le sentiment de sécurité et de contrôle corporel. Ce travail permet également d’améliorer la fluidité du mouvement, l’anticipation et l’adaptation motrice dans les situations du quotidien. Au-delà des séances, l’intégration sensorielle constitue un levier essentiel pour le développement de l’autonomie et de la participation sociale. Elle favorise une meilleure régulation tonico-émotionnelle, facilite les apprentissages et soutient la confiance en soi. Ainsi, considérer l’épilepsie à travers le prisme sensoriel et sensori-moteur permet d’articuler perception, motricité et vécu émotionnel, et d’inscrire l’accompagnement dans une approche globale et centrée sur la personne.
🔗À lire aussi : Le pouvoir thérapeutique du mouvement
Le rôle de la psychomotricité dans la prise en charge de l’épilepsie
Du point de vue psychomoteur, l’épilepsie ne se réduit pas à une pathologie cérébrale isolée : elle transforme profondément le rapport qu’une personne entretient avec son corps. Les crises, qu’elles soient convulsives ou plus discrètes, constituent des ruptures dans la continuité du vécu corporel. Leur caractère imprévisible peut générer une insécurité corporelle, une hypervigilance et une appréhension du mouvement, avec des répercussions sur le développement moteur, la confiance en soi et la participation sociale.
Dans ce contexte, l’évaluation psychomotrice occupe une place centrale. Elle s’intéresse à la manière dont le corps est perçu, vécu et mobilisé, en intégrant les dimensions motrices, sensorielles, émotionnelles et cognitives. Elle permet d’identifier les ressources et les fragilités de la personne afin de construire un accompagnement adapté. L’analyse porte notamment sur la régulation tonico-émotionnelle, la qualité de l’équilibre et de la coordination, le schéma corporel, les praxies ainsi que les capacités d’intégration sensorielle et sensori-motrice.
Les crises et l’anxiété associée peuvent perturber le tonus musculaire, entraînant des états d’hypertonie ou de rigidité, ainsi qu’une difficulté à moduler l’activation corporelle. La coordination et la fluidité du mouvement peuvent également être altérées, en lien avec des difficultés d’intégration sensorimotrice ou un manque de confiance dans le corps. Par ailleurs, l’épilepsie peut affecter la représentation du corps et la capacité à organiser l’action dans le temps et l’espace, rendant certains gestes plus hésitants ou évités.
À partir de cette évaluation, la prise en charge psychomotrice repose sur une approche individualisée visant à garantir la sécurité, le confort et l’efficacité des interventions. Elle s’appuie sur une connaissance précise du type d’épilepsie, des caractéristiques des crises et des facteurs déclenchants — tels que la fatigue, le stress, le manque de sommeil ou certaines stimulations sensorielles — afin d’adapter les séances et de limiter les risques.
L’environnement thérapeutique est aménagé de manière sécurisée, avec des dispositifs permettant de prévenir les blessures et de réduire les stimulations excessives. Le psychomotricien reste attentif aux signes précurseurs de crises afin d’ajuster ou d’interrompre l’activité si nécessaire.
Les séances reposent sur des médiations variées visant à restaurer la continuité du vécu corporel et à renforcer les capacités adaptatives. Les exercices de coordination, d’équilibre et de rythme améliorent l’organisation motrice et la fluidité du mouvement. Les techniques de relaxation et de respiration participent à la régulation du tonus et à la diminution du stress. Les médiations sensorielles et corporelles favorisent l’intégration sensorielle, la conscience du corps et l’ajustement des réponses motrices. Les activités ludiques, enfin, soutiennent la motivation, la participation et la confiance en soi.
L’objectif est de renforcer le sentiment de sécurité corporelle, d’améliorer la coordination et de développer les capacités d’adaptation motrice. Ce travail permet à la personne d’anticiper ses gestes, de mieux gérer son corps dans des situations variées et de réduire l’anxiété liée à l’imprévisibilité des crises.
Au-delà des séances, les acquis sont progressivement transférés dans le quotidien. L’accompagnement vise à améliorer la participation aux activités scolaires, professionnelles et sociales, tout en renforçant la confiance dans les capacités corporelles. Chez l’enfant comme chez l’adulte, il s’agit de permettre une réappropriation du corps dans des contextes de vie concrets.
La psychomotricité s’inscrit enfin dans une démarche interdisciplinaire associant neurologues, neuropsychologues et psychiatres. Cette coordination permet d’assurer une prise en charge globale, cohérente et évolutive.
Ainsi, la psychomotricité ne se limite pas à une intervention motrice : elle propose une approche intégrative qui articule corps, émotions et cognition, contribuant à améliorer la qualité de vie et l’autonomie des personnes vivant avec une épilepsie.
Vers une approche humaniste et intégrative
L’épilepsie ne peut être réduite à une simple succession de crises. Chaque épisode, qu’il soit visible ou anticipé par une aura, laisse une empreinte sur le vécu corporel, la perception de soi et la manière dont la personne interagit avec son environnement. Ces expériences créent une relation particulière au corps, souvent marquée par la vigilance permanente, l’adaptation aux fluctuations motrices et sensorielles, et la négociation constante avec les émotions. La psychomotricité offre un cadre privilégié pour explorer cette expérience vécue, en considérant simultanément le biologique, le psychologique et le relationnel.
D’un point de vue biologique et neurologique, la psychomotricité prend en compte l’impact des crises sur le tonus, l’équilibre, la coordination et les fonctions motrices. Elle intègre la connaissance des zones cérébrales impliquées, des mécanismes de plasticité neuronale et des effets secondaires des traitements médicamenteux. Sur le plan psychologique, elle accompagne les dimensions émotionnelles et cognitives de l’épilepsie : anxiété, anticipation des crises, perception altérée de son corps et image de soi fragilisée. Elle offre ainsi un espace où les émotions peuvent être exprimées, reconnues et modulées à travers le mouvement, le jeu et l’exploration corporelle. Enfin, sur le plan relationnel, la psychomotricité favorise l’interaction, la communication non verbale, la confiance en autrui et l’expérimentation d’un cadre sécurisant, permettant à la personne de renouer avec son environnement social et familial de manière progressive et adaptée.
En s’appuyant sur les avancées de la neurologie, de la neuropsychologie et de la neuropsychiatrie, cette approche humaniste et intégrative permet de concevoir des parcours de soin véritablement centrés sur la personne. Les données scientifiques sur l’épilepsie, combinées à l’observation fine des capacités motrices, sensorielles et émotionnelles, permettent de proposer des interventions personnalisées, sécurisées et efficaces. La coordination avec les neurologues, les neuropsychologues et les psychiatres garantit une prise en charge globale, où chaque aspect de la maladie (moteur, cognitif, émotionnel et relationnel) est pris en compte.
Au-delà de la dimension thérapeutique, cette approche ouvre des perspectives pour améliorer la qualité de vie. Elle favorise le renforcement de l’autonomie, la confiance en soi, la sécurité corporelle et la régulation émotionnelle, tout en diminuant l’anxiété et le sentiment d’isolement social. Elle transforme ainsi l’expérience de l’épilepsie, en faisant passer le patient d’un rôle passif, subissant les crises et leurs effets, à un rôle actif, capable de développer ses compétences, d’explorer son corps et ses sensations, et de s’adapter à son environnement.
En définitive, la psychomotricité appliquée à l’épilepsie incarne une vision holistique et humaniste, elle considère la personne dans sa globalité, reconnaît la singularité de son vécu et met en œuvre des stratégies concrètes pour allier sécurité, développement moteur, équilibre émotionnel et intégration sociale. Cette approche intégrative ne se limite pas à réduire les symptômes : elle vise à réhabiliter l’expérience corporelle et psychique, offrant à chaque individu les moyens de vivre pleinement malgré la maladie.
Références
Cainelli, E., Favaro, J., De Carli, P., Luisi, C., Simonelli, A., Vecchi, M., Sartori, S., & Boniver, C. (2020). Executive functions and attention in childhood epilepsies: A neuropsychological hallmark of dysfunction? Journal of the International Neuropsychological Society, 26(10), 996–1007.
Fisher, R. S., Acevedo, C., Arzimanoglou, A., Bogacz, A., Cross, J. H., Elger, C. E., Engel, J., Jr., Forsgren, L., French, J. A., Glynn, M., Hesdorffer, D. C., Lee, B. I., Mathern, G. W., Moshé, S. L., Perucca, E., Scheffer, I. E., Tomson, T., Watanabe, M., & Wiebe, S. (2014). ILAE official report: A practical clinical definition of epilepsy. Epilepsia, 55(4), 475–482.
Janecek, J. K., Swanson, S. J., & Pillay, S. (2024). Epilepsy and Neuropsychology. Neurologic clinics, 42(4), 849–861.
Kanner, A. M. (2016). Management of psychiatric and neurological comorbidities in epilepsy. Nature Reviews Neurology, 12(2), 106–116.
Keezer, M. R., Sisodiya, S. M., & Sander, J. W. (2016). Comorbidities of epilepsy: Current concepts and future perspectives. The Lancet Neurology, 15(1), 106–115.
Kwon, C. S., Rafati, A., Ottman, R., Christensen, J., Kanner, A. M., Jetté, N., & Newton, C. R. (2025). Psychiatric Comorbidities in Persons With Epilepsy Compared With Persons Without Epilepsy: A Systematic Review and Meta-Analysis. JAMA neurology, 82(1), 72–84.

Saad Chraibi
Psychomotricien
• Diplômé de l’Université Mohammed VI à Casablanca, exerçant en libéral dans son propre cabinet à Casablanca (Maroc).
• Adopte une approche globale et intégrative, prenant en compte les dimensions corporelle, psychique, émotionnelle et relationnelle de la personne.
• Ancien étudiant en médecine (4 années), disposant d’une solide formation biomédicale et d’une rigueur clinique intégrée à sa pratique psychomotrice.
• Expérience professionnelle diversifiée : structures associatives, exercice libéral, travail interdisciplinaire avec orthophonistes, psychologues, neuropsychologues.
• Spécialisé dans l’adaptation des prises en charge à des profils variés, avec une forte orientation vers le travail en réseau.
• Investi dans des projets thérapeutiques personnalisés, fondés sur des évaluations précises et respectueux du rythme, de l’histoire et du potentiel de chaque patient, quel que soit son âge.