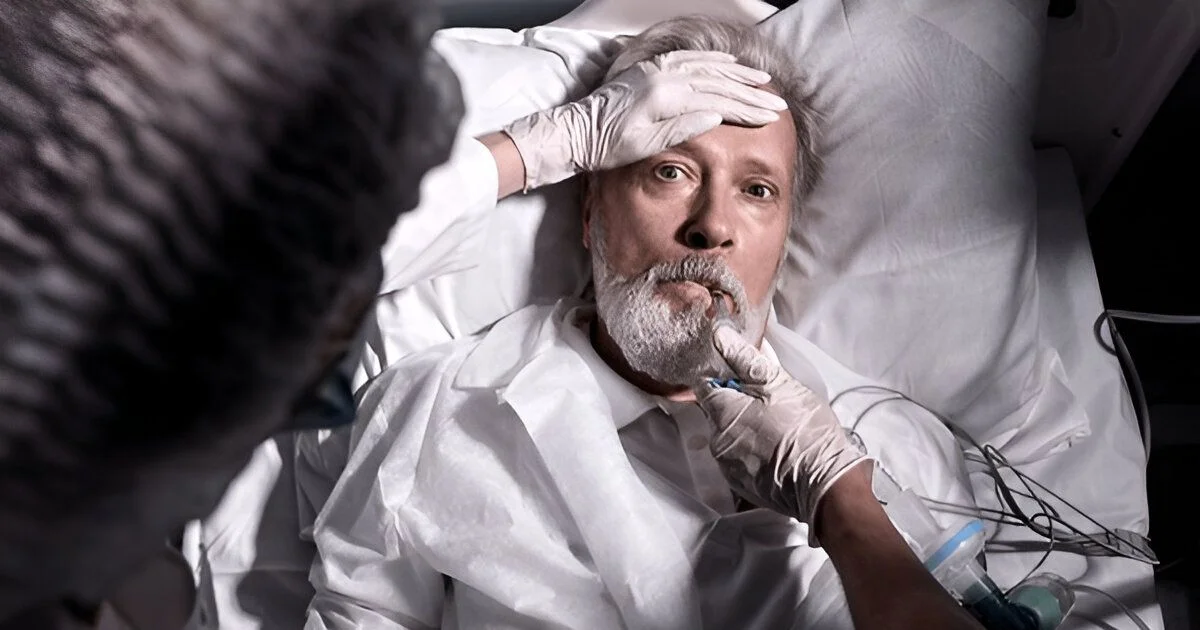
Le coma : des corps figés et des esprits vagabonds
Le coma place le corps et l’esprit dans une dissociation extrême. Les neurosciences explorent aujourd’hui cette frontière, où une vie intérieure pourrait persister malgré l’absence de toute réponse observable.
Dans notre vie si paradoxale, où les mystères frôlent l’ordinaire, nous sommes tous – ou du moins certains d’entre nous- témoins des accidents qui ne tuent pas, mais paralysent les gens. Julie Bourges gisait immobile, prisonnière d’un corps qui refusait de répondre. Autour d’elle, les médecins chuchotaient, ses proches pleuraient. Pourtant, derrière ce masque de silence, son esprit veillait. Elle entendait chaque mot, ressentait chaque caresse, comme un témoin invisible d’un drame où elle jouait le rôle principal. Son histoire, semblable à celles de Martine Rondeaux ou Joseph Garcia, défie notre compréhension de la mort et de la conscience. Et si le coma n’était pas un vide, mais un seuil vers un monde intérieur insoupçonné ?
Dans cet article, nous explorerons ce qui se cache derrière l’état de coma, à travers des témoignages réels de personnes ayant vécu cette expérience à la fois étrange et douloureuse, soutenus par des éclairages issus de la science.
Pris au piège de leur corps : La conscience invisible
Avant d’entrer dans la dissociation cognitive-motrice, rappelons qu’un coma est « un état de perte prolongée de conscience, causé par une altération diffuse de l’activité cérébrale. Privé de toute interaction volontaire avec son environnement, le patient reste inconscient, incapable de réagir de manière intentionnelle.
Le coma présente trois issues possibles (HAS, 2021) :
– Décès : En cas de lésions cérébrales irréversibles (ex. : anoxie prolongée, destruction du tronc cérébral).
– Récupération rapide : Retour à une conscience complète sous 2 à 14 jours (15 % des cas).
– Transition vers un état chronique : Évolution vers un état végétatif (40 %) ou un état de conscience minimale (30 %) après 3 semaines.
L’état végétatif se définit par une ouverture oculaire spontanée traduisant un éveil reflexe sans qu’aucune réponse volontaire n’indique une conscience réelle, tandis que les réflexes de base, comme le retrait à la douleur, restent préservés. À l’inverse, de conscience minimale se caractérise par une conscience fluctuante, poursuite visuelle irrégulière ou réactions émotionnelles inconstantes, sans communication fonctionnelle fiable, même si environ 15 % des patients peuvent effectuer des mouvements non réflexes .
Ainsi, « Le coma est une prison sans barreaux », résume le Pr Steven Laureys. Son équipe a identifié en 2021 la dissociation cognitive-motrice (DCM) chez 22 % des patients comateux : ils activent leur cortex auditif primaire et leur gyrus frontal moyen lorsqu’on leur pose des questions, sans que le cortex moteur supplémentaire réponde .
Ainsi, si le cerveau demeure en éveil sans geste, c’est par les mots des patients que cet éveil se révèle :
« ces longs rêves interminables où l’on vit et où l’on ressent tout. (…) ces délires qui font qu’une fois réveillée, je n’arrivais plus à dissocier le rêve de la réalité, comme déconnectée », explique julie Bourges, qui a passé trois mois dans un coma artificiel après avoir été gravement brûlée dans un événement au lycée.
Quant à Martine Rondeaux, diagnostiquée en état végétatif pendant 8 ans, elle témoigne : « Je comptais les carreaux du plafond. Quand l’infirmière a dit « Elle ne sent plus rien », j’ai voulu hurler ». Une étude a montré que, chez les patients présentant une DCM, les taux de cortisol (hormone du stress) étaient jusqu’à 40 % supérieurs à ceux des comateux sans conscience résiduelle, soulignant la détresse intérieure .
🔗À lire aussi : À la recherche de la conscience : Une bataille sans trêve
La résilience du cerveau : Quand les neurones réapprennent à danser
Malgré l’immobilité apparente du corps, le cerveau comateux conserve une capacité remarquable de réorganisation fonctionnelle : des réseaux corticothalamiques endormis peuvent être réveillés par des stimulations ciblées. En 2007, Schiff et al. ont montré dans Nature que la stimulation électrique profonde du thalamus (CT-DBS) induit une amélioration mesurable de la motricité volontaire chez un patient en état minimal de conscience chronique, prouvant que des circuits inhibés peuvent être réactivés même plusieurs années après la lésion initiale.
Plus récemment, Young et al. ont décrit le phénomène de conscience cachée (« covert consciousness »), où environ 30 % des patients sans réponse comportementale présentent une activation cérébrale consciente détectable par IRMf ou EEG, révélant une dissociation nette entre intention cognitive et capacité motrice. Parallèlement, des essais cliniques de rTMS haute fréquence appliquée sur le cortex moteur primaire ont documenté, chez plus de 200 patients, une amélioration significative des scores CRS-R (gain moyen de 1,89 point), attestant du potentiel de cette méthode pour stimuler la réémergence de la conscience.
Au niveau moléculaire, la neuroplasticité post-coma s’appuie sur l’élévation du BDNF, facteur clé de survie et de croissance synaptique : des revues spécialisées montrent que la modulation de ce neurotrophique facilite la formation de nouvelles connexions et optimise la récupération fonctionnelle après traumatisme cérébral.
Dans ce paysage de découvertes, Julie Bourges illustre la dimension expérientielle de ces avancées :
« Après ma SMT, j’ai senti comme un courant dans ma tête. Puis, un matin, mon petit doigt a bougé ». Son témoignage met en lumière l’interface entre action technologique et émergence de la vie intérieure, où un simple frémissement moteur symbolise le réveil d’un esprit longtemps prisonnier de son enveloppe.
🔗Découvrez également : L’explication scientifique à l’épreuve de la psyché humaine
Aux frontières de la conscience : Ce que révèle le cerveau en silence
L’essor des neurosciences lève progressivement le voile sur l’extraordinaire complexité du cerveau humain, même aux portes du silence. Grâce à l’IRM fonctionnelle (IRMf), les chercheurs tracent désormais des cartes de l’invisible : la connectivité entre le cortex préfrontal médian et le cortex pariétal postérieur, deux régions clés, émerge comme un phare annonciateur de l’éveil. Cette « symphonie neuronale », orchestrée par des oscillations alpha et gamma, semble scander les battements d’une conscience résiduelle, entre rêve et réalité.
Des études récentes montrent qu’en fin de vie, loin de s’éteindre paisiblement, certains cerveaux s’activent de manière fulgurante, libérant des ondes gamma liées à la mémoire et à la conscience. Ces sursauts neuronaux, observés chez des patients en soins intensifs ou en arrêt cardiaque, évoquent des récits de films mentaux intenses, de visions lumineuses ou de rencontres avec des proches disparus.
En fin de vie, certains cerveaux déploient une ultime énergie : des sursauts d’ondes gamma, liés à la mémoire et à l’intégration cognitive, illuminent les derniers instants. Observés chez des patients en arrêt cardiaque ou en soins intensifs, ces éclairs évoquent les récits de ceux qui décrivent des visions lumineuses ou des reviviscences de souvenirs. Une étude publiée dans *PNAS* (Borjigin et al., 2023) a capté ces feux d’artifice neuronaux, suggérant que le cerveau, même en défaillance, conserve une capacité étonnante à s’activer.
Ces expériences de mort imminente (EMI) partagent des signatures cérébrales communes : l’activation du lobe temporal, associé à la mémoire émotionnelle, la désinhibition du cortex visuel – source possible de lumières ou de paysages oniriques – et l’embrasement du réseau du mode par défaut, ce réseau cérébral qui s’anime lorsque l’esprit vagabonde. Si la science explore ces mécanismes avec rigueur, comme le montrent les travaux de Vanhaudenhuyse et al. (2023) dans *Frontiers in Neuroscience*, elle rappelle aussi que ces phénomènes restent des énigmes partielles, où neurochimie et subjectivité se mêlent.
Quant aux récits « hors normes » – visions de proches disparus ou scènes hors du champ clinique –, ils interrogent autant qu’ils fascinent. La recherche, prudente, les aborde par le prisme des neurosciences et de la psychiatrie, évitant les sentiers de la spéculation. Car le cerveau, même à l’extrême, n’est ni un oracle ni une machine : il est le dernier narrateur d’une histoire intime, où biologie et vécu dansent un ballet encore mystérieux.
🔗À lire aussi : Mort imminente : que révèle vraiment le cerveau au seuil de la vie ?
Réinventer l’espoir
Il fut un temps où le coma était un abîme de mystère, une boîte noire où médecins et proches se heurtaient à une question sans réponse : « Entendent-ils ? Sentent-ils ? ». Aujourd’hui, les découvertes en neurosciences semblent progressivement lever cette incertitude. Les progrès récents suggèrent que des formes de conscience résiduelle pourraient être décelées chez certains patients considérés comme inertes, ouvrant la voie à de possibles stratégies de réanimation neuronale.
Une méta-analyse de Kondziella et al. (2020), publiée dans Brain, révèle que 17 à 35 % des patients sans réponse comportementale présentent des signes compatibles avec une activité consciente, détectés via des outils comme l’EEG ou l’IRM fonctionnelle, un indice fort que la conscience pourrait persister, même lorsque le corps demeure immobile. Mais cette éventuelle résurgence ne se joue pas qu’en laboratoire. Elle suppose une médecine profondément humanisée, dans laquelle la présence des proches pourrait devenir un véritable pilier thérapeutique.
La présence continue des proches mériterait d’être intégrée aux protocoles hospitaliers, avec des espaces d’intimité et des plages horaires dédiées. Car, comme le souligne Julie Bourges : « Ce n’est pas un caprice sentimental. Entendre ma sœur me raconter notre enfance, c’était une bouée. Sans ça, je serais partie. » Joseph Garcia renchérit : « Quand ma femme massait ma main, je sentais chaque pression comme un oui à la vie. »
Le Pr Steven Laureys résume : « Le coma n’est pas une fin, mais une métamorphose. Et les proches en sont les catalyseurs. » Cette alchimie entre science et humanité dessine peut-être une nouvelle ère, où l’on ne soigne plus seulement un corps, mais une histoire intérieure – celle que le cerveau, même au bord du gouffre, pourrait continuer à écrire, avec cette impression tenace : Ceux qu’on croit absents… écoutent. Toujours.
Références
Kerr, C. (2020). Death Is But a Dream. Penguin Books.
Kletzel, S. L., Aaronson, A. L., Guernon, A., Carbone, C., Chaudhry, N., Walsh, E., Conneely, M., Patil, V., Roth, E., Steiner, M., Pacheco, M., Rosenow, J., & Bender Pape, T. L. (2020). Safety Considerations for the Use of Transcranial Magnetic Stimulation as Treatment for Coma Recovery in People With Severe Traumatic Brain Injury. The Journal of head trauma rehabilitation, 35(6), 430–438.
Kondziella, D. (2020). The neurology of death and the dying brain: A pictorial essay. Frontiers in Neurology, 11, 736.
Parnia, S., Spearpoint, K., de Vos, G., Fenwick, P., Goldberg, D., Yang, J., Zhu, J., Baker, K., Killingback, H., McLean, P., Wood, M., Zafari, A. M., Dickert, N., Beisteiner, R., Sterz, F., Berger, M., Warlow, C., Bullock, S., Lovett, S., McPara, R. M., … Schoenfeld, E. R. (2014). AWARE-AWAreness during REsuscitation-a prospective study. Resuscitation, 85(12), 1799–1805.
Schiff, N., Giacino, J., Kalmar, K. et al. Behavioural improvements with thalamic stimulation after severe traumatic brain injury. Nature 448, 600–603 (2007).
Xu, G., Mihaylova, T., Li, D., Tian, F., Farrehi, P. M., Parent, J. M., Mashour, G. A., Wang, M. M., & Borjigin, J. (2023). Surge of neurophysiological coupling and connectivity of gamma oscillations in the dying human brain. Proceedings of the National Academy of Sciences of the United States of America, 120(19), e2216268120.
Young, M. J., Edlow, B. L., & Bodien, Y. G. (2024). Covert consciousness. NeuroRehabilitation, 54(1), 23–42.

Ahmed El Bounjaimi
Concepteur-rédacteur
Master en communication des organisations, université Hassan II.
Licence en philosophie de communication et champs publics, université Hassan II.